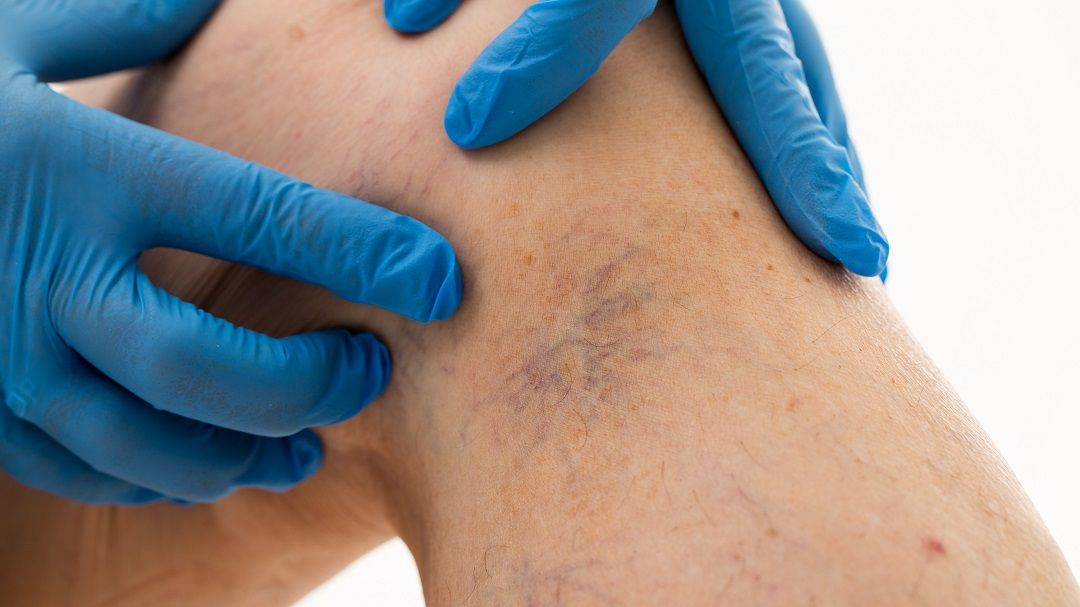
Венозный тромбоз сосудов - от первых признаков и профилактики до борьбы с болезнью
Тромбоз – это серьезное заболевание, при котором в кровеносных сосудах образуются тромбы, перекрывающие кровоток. Это может привести к тяжёлым последствиям, включая инфаркты, инсульты и тромбоэмболию лёгочной артерии. Несмотря на опасность, тромбоз часто остаётся недооценённой проблемой. В этой статье мы рассмотрим причины, виды, симптомы, методы лечения и профилактики тромбоза, а также современные подходы к диагностике.
Что такое тромбоз?
Тромбоз – это патологический процесс, при котором в кровеносных сосудах формируются плотные сгустки крови (тромбы), частично или полностью перекрывающие кровоток. Этот процесс может происходить как в артериях, так и в венах, нарушая кровоснабжение тканей и органов, что в тяжёлых случаях может приводить к необратимым изменениям или даже летальному исходу.
Причины и механизмы развития тромбоза
Ключевые факторы, провоцирующие развитие тромбоза, известны как «триада Вирхова» (описана немецким врачом Рудольфом Вирховым в XIX веке):
Нарушение свёртываемости крови
Гиперкоагуляция, или повышенная свёртываемость крови, играет ключевую роль в образовании тромбов. Это состояние может быть вызвано:
- Генетическими нарушениями, такими как мутация гена фактора V Лейдена или дефицит антитромбина III.
- Гормональными изменениями, например, в период беременности, во время приёма оральных контрацептивов или гормональной терапии.
- Системными заболеваниями, включая онкологические заболевания, которые повышают уровень веществ, стимулирующих свёртывание крови.
Пример: У пациента с мутацией фактора V Лейдена риск тромбоза может быть выше в 10-15 раз, особенно если он дополнительно принимает гормональные препараты.
Повреждение стенки сосуда
Эндотелий, выстилающий внутреннюю поверхность сосудов, играет важную роль в предотвращении образования тромбов. Повреждение эндотелия может быть вызвано:
- Механическими травмами (например, после операций или катетеризации вен).
- Воспалительными процессами, как при инфекционных заболеваниях или аутоиммунных патологиях (например, васкулите).
- Атеросклеротическими изменениями, когда отложения холестерина повреждают сосудистую стенку.
Пример: У пациента с атеросклерозом коронарных артерий на повреждённой бляшке может образоваться тромб, что часто становится причиной инфаркта миокарда.
Замедление кровотока
Застой крови создаёт условия для агрегации тромбоцитов и образования тромба. Это чаще всего наблюдается:
- При варикозной болезни, когда расширенные вены затрудняют нормальный кровоток.
- При длительном обездвиживании, например, после операции или во время длительного перелёта.
- У пациентов с сердечной недостаточностью, когда сердце не может поддерживать нормальный объём циркулирующей крови.
Пример: После перелёта продолжительностью более 6 часов у пассажира может развиться тромбоз глубоких вен из-за длительного сидячего положения и недостаточного движения.
Классификация тромбов
Тромбы могут различаться по составу, структуре и месту формирования:
- Белые тромбы
Состоят из тромбоцитов и фибрина, формируются в артериях при быстром кровотоке.
Пример: Белый тромб чаще встречается при атеросклерозе.
- Красные тромбы
Содержат большое количество эритроцитов и формируются в венах при замедленном кровотоке.
Пример: Тромбоз глубоких вен нижних конечностей часто сопровождается образованием красного тромба.
- Смешанные тромбы
Состоят из чередующихся слоёв белого и красного тромба. Чаще встречаются в аневризмах или крупных сосудах.
- Гиалиновый тромб
Образуется в мелких сосудах, особенно при шоковых состояниях.
Роль тромбов в организме: от физиологии к патологии
Стоит отметить, что образование тромбов – это естественный процесс, защищающий организм от кровопотери при травмах. Однако, когда тромбы образуются без повреждения сосудов, это становится патологией.
- Физиологический тромбФормируется при повреждении сосудов и разрушается после их восстановления.
- Патологический тромбВозникает без необходимости, нарушает кровообращение и может стать причиной ишемии тканей.
Кто находится в группе риска?
- Люди с наследственными нарушениями свёртываемости крови.
- Женщины, принимающие оральные контрацептивы или находящиеся в состоянии беременности.
- Пожилые люди, у которых замедляются процессы обмена веществ и кровообращение.
- Пациенты после операций или с хроническими заболеваниями, такими как варикоз, гипертония, диабет.
- Люди с малоподвижным образом жизни, например, офисные сотрудники или пассажиры, совершающие длительные поездки.
Пример из практики: Пациентка 65 лет, перенёсшая операцию на тазобедренном суставе, через неделю столкнулась с отёком ноги и болями в икроножной мышце. Диагноз: тромбоз глубоких вен, вызванный послеоперационным обездвиживанием.
Классификация тромбоза
Тромбоз – это заболевание, которое классифицируется по различным критериям: локализации, механизму развития, составу тромба и характеру поражения сосудов. Важно понимать эти классификации для точной диагностики и выбора правильного лечения.
1.Артериальный тромбоз
Артериальный тромбоз развивается в артериях, по которым кровь переносит кислород и питательные вещества от сердца к тканям. Этот вид тромбоза связан с быстрым кровотоком, что влияет на состав тромба.
Особенности:
- Основная причина – атеросклероз. Холестериновые бляшки повреждают стенки сосудов, что стимулирует образование тромба.
- Другие причины: спазмы сосудов, воспаление артерий (артериит), травмы или разрыв аневризмы.
Последствия артериального тромбоза:
- Инфаркт миокарда. Если тромб перекрывает коронарную артерию, снабжающую сердце, происходит гибель участка сердечной мышцы.
Пример: Пациент с длительной историей гипертонии и повышенным уровнем холестерина поступает в больницу с жалобами на сильные боли в груди. Диагноз – тромбоз коронарной артерии, вызвавший инфаркт.
- Инсульт. Закупорка артерий головного мозга приводит к кислородному голоданию нервных клеток.
Пример: Пожилой человек теряет сознание и утрачивает способность говорить. Диагностика подтверждает тромбоз сонной артерии.
- Ишемия конечностей. Закупорка артерий в ногах вызывает резкую боль, онемение и похолодание. В запущенных случаях это приводит к гангрене.
2.Венозный тромбоз
Венозный тромбоз чаще всего поражает нижние конечности, где кровоток замедлен, особенно в глубоких венах. Этот вид тромбоза сопровождается образованием «красных» тромбов, состоящих из эритроцитов и фибрина.
Виды венозного тромбоза:
- Тромбоз глубоких вен (ТГВ):
Тромбы образуются в глубоких венах ног или таза.
- Симптомы: отёк конечностей, боль в икрах, покраснение кожи.
- Опасность: Отрыв тромба может вызвать тромбоэмболию лёгочной артерии.
Пример: Молодая женщина после перелёта на дальние расстояния замечает отёчность ноги и дискомфорт. Диагноз – тромбоз глубоких вен.
- Тромбофлебит:
Это воспаление поверхностных вен с формированием тромбов.
- Симптомы: покраснение и уплотнение вдоль вен, местная болезненность
- Чаще встречается при варикозной болезни.
Причины венозного тромбоза:
- Варикозная болезнь.
- Беременность и послеродовой период.
- Иммобилизация (длительное лежачее положение, перелёты, операции).
3.Тромбоэмболия лёгочной артерии (ТЭЛА)
ТЭЛА – это одно из самых опасных осложнений тромбоза глубоких вен, которое может привести к мгновенной смерти. Оно развивается, когда тромб отрывается и попадает в систему лёгочной артерии, блокируя кровоснабжение лёгких.
Особенности:
- ТЭЛА чаще всего является следствием венозного тромбоза ног.
- Симптомы:
- Острая боль в груди.
- Затруднённое дыхание.
- Резкое снижение артериального давления, потеря сознания.
- Летальность при отсутствии лечения достигает 30%.
Пример: У пациента после ортопедической операции наблюдаются одышка и резкое ухудшение состояния. Диагностика показывает тромб в лёгочной артерии.
Профилактика ТЭЛА:
- Использование компрессионного трикотажа.
- Назначение антикоагулянтов в послеоперационном периоде.
4.Микротромбозы
Микротромбозы формируются в капиллярах или мелких сосудах и часто связаны с системными заболеваниями. Они могут вызывать нарушения в работе внутренних органов из-за локальной ишемии тканей.
Причины микротромбозов:
- Сепсис: Инфекции, попадая в кровь, стимулируют массивное образование тромбов в мелких сосудах.
- ДВС-синдром (диссеминированное внутрисосудистое свёртывание): Нарушение свёртывающей системы крови при шоковых состояниях.
- Аутоиммунные заболевания: Системная красная волчанка, антифосфолипидный синдром.
Пример: У пациента с сепсисом развивается острое нарушение функции почек. Диагностика показывает микротромбозы в капиллярах почек, что приводит к недостаточному кровоснабжению тканей.
Сравнение артериального и венозного тромбоза
| Характеристика | Артериальный тромбоз | Венозный тромбоз |
| Основной фактор | Атеросклероз, спазм | Замедление кровотока, гиперкоагуляция |
| Состав тромба | Белые тромбы (тромбоциты и фибрин) | Красные тромбы (эритроциты и фибрин) |
| Локализация | Артерии (сердце, мозг, конечности) | Вены (глубокие вены ног, таз) |
| Осложнения | Инфаркт, инсульт, ишемия конечностей | ТЭЛА, хроническая венозная недостаточность |
Причины и факторы риска тромбоза
Основные причины тромбоза
Развитие тромбоза связано с комплексом причин, которые нарушают нормальное функционирование кровеносной системы. Рассмотрим основные из них более подробно.
Генетическая предрасположенность Наследственные нарушения в системе свёртывания крови значительно повышают риск тромбоза. К таким нарушениям относятся:
- Мутация фактора V Лейдена, при которой кровь более склонна к образованию тромбов.
- Дефицит антитромбина III, протеина C или S, которые предотвращают чрезмерное свёртывание крови.
- Антифосфолипидный синдром – аутоиммунное состояние, при котором организм вырабатывает антитела, повышающие риск тромбообразования.
Пример: У женщины с антифосфолипидным синдромом в возрасте 30 лет после беременности диагностирован венозный тромбоз. Дополнительные исследования выявили наследственную мутацию гена.
Варикозное расширение вен Варикозные вены способствуют застою крови и повышению давления в венозной системе, создавая благоприятные условия для образования тромбов. Расширенные и изменённые сосуды теряют способность эффективно транспортировать кровь, что особенно выражено в нижних конечностях.
Пример: Пациенты с варикозным расширением вен, не использующие компрессионный трикотаж, имеют более высокий риск тромбоза глубоких вен при длительном стоянии или сидении.
Длительное обездвиживание Продолжительное отсутствие движения приводит к застою крови, особенно в глубоких венах ног. Это характерно для следующих ситуаций:
- Длительные перелёты (синдром эконом-класса).
- Послеоперационный период, особенно при ортопедических операциях.
- Постельный режим из-за тяжёлых заболеваний или травм.
Пример: Пациент после эндопротезирования тазобедренного сустава на третьи сутки развил отёк ноги. Диагноз – тромбоз глубоких вен, связанный с недостаточной физической активностью.
- Гормональные изменения
- Беременность и послеродовой период: В это время повышается уровень гормонов, стимулирующих свёртываемость крови, чтобы предотвратить кровопотери во время родов.
- Приём оральных контрацептивов: Гормональные препараты увеличивают уровень тромбоцитов и факторов свёртывания крови.
- Менопауза и заместительная гормональная терапия (ЗГТ): Использование гормональных препаратов также увеличивает риск тромбоза.
Пример: Женщина 40 лет, принимающая гормональные контрацептивы и имеющая варикозную болезнь, столкнулась с тромбозом глубоких вен.
- Хронические заболевания
- Сахарный диабет: Высокий уровень глюкозы повреждает сосудистую стенку, что способствует тромбообразованию.
- Онкологические заболевания: Опухоли стимулируют выработку веществ, увеличивающих свёртываемость крови.
- Хроническая сердечная недостаточность: Нарушение кровообращения и застой крови приводят к повышенному риску тромбоза.
Пример: У онкологического пациента с метастазами в лёгкие наблюдались симптомы тромбоза, вызванного повышенной активностью системы свёртывания крови.
Факторы риска
Некоторые факторы значительно повышают вероятность развития тромбоза. Их можно условно разделить на модифицируемые (поддающиеся изменению) и немодифицируемые (с которыми нельзя ничего сделать).
- Возраст старше 55 лет
С возрастом увеличивается риск тромбоза из-за замедления обменных процессов, ухудшения состояния сосудов и повышения свёртываемости крови.
- У пожилых пациентов с гипертонией и диабетом риск тромбоза увеличивается в разы.
- Ожирение
Лишний вес повышает давление на вены, особенно в области таза и нижних конечностей. Это создаёт условия для застоя крови и повреждения сосудов.
- У пациентов с индексом массы тела (ИМТ) более 30 вероятность тромбоза возрастает на 40-50%.
- Курение
Никотин и другие вещества, содержащиеся в сигаретах, повреждают эндотелий сосудов и стимулируют повышенное свёртывание крови.
- Курение в сочетании с гормональной терапией увеличивает риск тромбоза у женщин репродуктивного возраста.
- Сердечно-сосудистые заболевания
- Гипертония повреждает сосудистую стенку, создавая благоприятные условия для образования тромбов.
- Нарушение ритма сердца (например, мерцательная аритмия) увеличивает вероятность тромбообразования в предсердиях, что может стать причиной инсульта.
- Длительные перелёты и поездки
При неподвижном положении ног в течение нескольких часов кровь застаивается в венах, что может привести к формированию тромба.
Пример: После 10-часового перелёта пассажир почувствовал отёчность и боль в ноге. Диагноз – тромбоз глубоких вен, вызванный сидячим положением и обезвоживанием.
Группы риска
- Беременные женщины и роженицы.Риск тромбоза у беременных женщин увеличивается в 5-6 раз, особенно в последнем триместре.
- Люди с хроническими заболеваниями.Пациенты с диабетом, варикозом или хроническими воспалительными заболеваниями подвергаются высокому риску.
- Офисные сотрудники.Малоподвижный образ жизни (сидячая работа) способствует застою крови в нижних конечностях.
Симптомы тромбоза
Симптомы тромбоза зависят от локализации тромба, степени закупорки сосуда и его влияния на кровообращение. Некоторые формы заболевания могут протекать бессимптомно, особенно на ранних стадиях, что делает диагностику сложной. Рассмотрим основные признаки тромбоза в зависимости от типа поражённого сосуда.
1.Тромбоз глубоких вен (ТГВ)
Тромбоз глубоких вен чаще всего возникает в ногах, особенно в области икроножных мышц. Симптоматика обусловлена застойными процессами и нарушением венозного оттока.
Основные симптомы:
- Отёки конечностей.Отёк обычно развивается на одной ноге, в области голени или бедра, и сопровождается ощущением тяжести
Пример: Пациентка, находящаяся на длительном постельном режиме после операции, замечает внезапную отёчность одной ноги.
- Боли в икрах, усиливающиеся при ходьбе.Боль может быть тупой, тянущей или острой. При пальпации мышцы усиливается болезненность.
- Покраснение или синюшность кожи.Кожа на поражённой ноге может стать натянутой, глянцевой, иногда с видимым увеличением поверхностных вен.
Признаки осложнений ТГВ:
Если тромб не рассасывается, это может привести к хронической венозной недостаточности, сопровождающейся постоянным отёком, болями и кожными язвами.
2.Артериальный тромбоз
Артериальный тромбоз чаще всего поражает артерии сердца, мозга или конечностей. Этот тип тромбоза опасен быстрым развитием ишемии (недостатка кислорода) и гибели тканей.
Основные симптомы:
- Резкая боль в поражённой области.Боль возникает внезапно, может быть чрезвычайно интенсивной и усиливается при движении.
- Ощущение онемения или похолодания конечностей.Из-за остановки кровотока конечность становится бледной, холодной на ощупь.
- Потеря чувствительности.Нервные окончания перестают получать кислород, что приводит к снижению или полной утрате чувствительности.
Пример: Пациент с атеросклерозом нижних конечностей ощущает резкую боль в стопе, которая внезапно становится бледной и холодной. Диагноз – артериальный тромбоз.
Опасность: Если артериальный тромбоз не лечить, это может привести к гангрене конечности, инфаркту миокарда или инсульту.
3. Тромбоэмболия лёгочной артерии (ТЭЛА)
ТЭЛА – одно из самых опасных осложнений тромбоза глубоких вен. Симптомы возникают внезапно и требуют немедленного медицинского вмешательства.
Основные симптомы:
- Одышка и боль в груди.Боль обычно ощущается при вдохе, напоминает симптомы инфаркта.
- Учащённое сердцебиение.Сердце пытается компенсировать недостаток кислорода, ускоряя кровообращение.
- Потеря сознания.Возникает при массивной ТЭЛА, когда значительная часть лёгочной артерии перекрыта тромбом, вызывая резкий дефицит кислорода.
Пример: Мужчина 60 лет с варикозным расширением вен жалуется на внезапную одышку и резкую боль в груди. Диагностика показывает тромб в лёгочной артерии.
Опасность: Массивная ТЭЛА может привести к внезапной смерти из-за остановки кровообращения.
Симптомы других видов тромбоза
- Тромбоз вен таза.
Характерен для женщин после родов, операций или с гинекологическими заболеваниями.
- Отёк и боль в области малого таза.
- Увеличение поверхностных вен на животе.
- Тромбоз венозных синусов мозга.
Возникает при инфекции, травмах головы или аутоиммунных заболеваниях.
- Головная боль, усиливающаяся при кашле.
- Нарушение зрения, судороги, потеря сознания.
- Микротромбозы.
Формируются в мелких сосудах при сепсисе или ДВС-синдроме.
- Нарушение кровообращения в органах (почки, лёгкие).
- Множественные петехии (кровоизлияния) на коже.
Бессимптомный тромбоз
Тромбоз глубоких вен может протекать бессимптомно, особенно на ранних стадиях. Такой «скрытый» тромбоз опасен, так как тромб может неожиданно оторваться и вызвать ТЭЛА.
Фактор повышающие вероятность бессимптомного тромбоза:
- Наличие варикоза.
- Операции на нижних конечностях.
- Гормональная терапия.
Пример: Женщина после перелёта на 8 часов ощущала лёгкий дискомфорт в ноге, который игнорировала. Через несколько дней у неё развилась одышка, связанная с ТЭЛА.
Сравнение симптомов различных видов тромбоза
| Тип тромбоза | Основные симптомы | Опасные последствия |
| Глубокие вены | Отёк, боль в ногах, покраснение кожи | ТЭЛА, хроническая венозная недостаточность |
| Артерии конечностей | Резкая боль, онемение, похолодание | Гангрена, ишемия конечности |
| Тромбоэмболия лёгочной артерии | Одышка, боль в груди, учащённое сердцебиение | Внезапная смерть |
| Венозные синусы мозга | Головная боль, судороги, нарушение зрения | Инсульт, отёк мозга |
Осложнения тромбоза
Тромбоз – это заболевание, которое без своевременного лечения может привести к ряду тяжёлых и даже смертельно опасных осложнений. Их развитие связано с нарушением кровотока, кислородным голоданием тканей и вторичными повреждениями органов. Рассмотрим основные осложнения тромбоза максимально подробно.
1.Тромбоэмболия лёгочной артерии (ТЭЛА)
ТЭЛА — одно из самых опасных и острых осложнений тромбоза. Оно возникает, когда тромб (или его фрагмент) отрывается и через венозную систему попадает в лёгочную артерию, блокируя кровоснабжение лёгких.
Механизм развития:
Тромбы, образовавшиеся в глубоких венах нижних конечностей или таза, поднимаются вверх по венозной системе и достигают правых отделов сердца, откуда попадают в лёгочную артерию. Перекрытие просвета артерии нарушает газообмен в лёгких и вызывает гипоксию (недостаток кислорода в тканях).
Симптомы ТЭЛА:
- Внезапная одышка.
- Боль в грудной клетке, усиливающаяся при дыхании.
- Учащённое сердцебиение.
- Резкое снижение артериального давления.
- Потеря сознания (при массивной ТЭЛА).
Последствия:
- Острая сердечная недостаточность.
- Кардиогенный шок.
- Смерть при полной закупорке крупных ветвей лёгочной артерии.
Пример:
Пациентка 50 лет, перенёсшая операцию на коленном суставе, почувствовала резкую боль в груди и одышку. Диагностика выявила массивную ТЭЛА. Несмотря на интенсивное лечение, пациентка скончалась из-за внезапной остановки сердца.
Прогноз:
Массивная ТЭЛА имеет высокий уровень смертности (до 30%), но при своевременном лечении антикоагулянтами и тромболитиками шансы на выживание значительно возрастают.
2.Хроническая венозная недостаточность (ХВН)
Хроническая венозная недостаточность развивается в результате длительного нарушения венозного кровотока, вызванного неполным устранением тромбов. Это состояние часто возникает после тромбоза глубоких вен, особенно если лечение было несвоевременным или неполным.
Механизм развития:
Тромбоз повреждает клапаны вен, нарушая их функцию. Это приводит к обратному току крови (рефлюксу) и застою в нижних конечностях.
Симптомы:
- Постоянные отёки ног, усиливающиеся к вечеру.
- Тяжесть и боль в конечностях, особенно после нагрузки.
- Появление трофических изменений кожи: сухость, пигментация, язвы.
Последствия:
- Развитие трофических язв, которые трудно заживают.
- Риск инфекционных осложнений, таких как флегмона или рожистое воспаление.
Пример:
Мужчина 65 лет с историей тромбоза глубоких вен жалуется на отёки и появление язв на голени. Диагноз: хроническая венозная недостаточность, вызванная посттромботическим синдромом.
Лечение:
- Компрессионная терапия (чулки, бинты).
- Венотоники для улучшения венозного оттока.
- Регулярный уход за кожей для предотвращения язв.
3.Инфаркт миокарда
Инфаркт миокарда — это некроз сердечной мышцы, вызванный тромбозом коронарных артерий, которые питают сердце.
Механизм развития:
Атеросклеротические бляшки в коронарных артериях повреждаются, что активирует свёртывающую систему и формирует тромб, перекрывающий кровоток. Это приводит к ишемии и гибели миокарда.
Симптомы:
- Резкая боль за грудиной, иррадиирующая в левую руку, плечо или нижнюю челюсть.
- Ощущение сдавления в груди.
- Одышка, слабость, потливость.
Последствия:
- Острая сердечная недостаточность.
- Разрыв сердечной стенки.
- Нарушения ритма сердца (например, фибрилляция желудочков).
Пример:
Пациент 58 лет с гипертонией и высоким уровнем холестерина почувствовал сильную боль в груди во время физических нагрузок. Диагноз: острый инфаркт миокарда, вызванный тромбозом коронарной артерии.
Прогноз:
При своевременной реваскуляризации (например, стентировании) прогноз значительно улучшается. Без лечения риск летального исхода высок.
4.Инсульт
Инсульт развивается в результате тромбоза мозговых артерий или эмболии, когда тромб из других сосудов (например, сонной артерии) перекрывает кровоснабжение мозга.
Механизм развития:
Закупорка сосуда приводит к гибели нервных клеток из-за недостатка кислорода. Различают ишемический инсульт (вызванный тромбозом) и геморрагический (разрыв сосуда с кровоизлиянием).
Симптомы:
- Внезапная слабость или паралич одной стороны тела.
- Нарушение речи и понимания.
- Головокружение, потеря равновесия.
- Потеря сознания.
Последствия:
- Стойкие неврологические нарушения (паралич, афазия).
- Смерть при массивном инсульте.
Пример:
Женщина 70 лет с мерцательной аритмией почувствовала слабость в правой руке и затруднение речи. Диагностика выявила ишемический инсульт из-за тромбоза мозговой артерии.
Прогноз:
Зависит от своевременности лечения. Тромболитическая терапия в первые часы после инсульта может спасти жизнь и минимизировать последствия.
5.Гангрена конечности
Гангрена развивается при полной закупорке артериального сосуда, что приводит к гибели тканей из-за отсутствия кровоснабжения.
Механизм развития:
Полное перекрытие артерии вызывает некроз (гибель) тканей. Вены не могут эффективно дренировать кровь, что усугубляет ишемию.
Симптомы:
- Острая боль в поражённой конечности.
- Бледность или синюшность кожи.
- Потеря чувствительности и двигательной активности.
- Постепенное почернение тканей.
Последствия:
- Ампутация поражённой конечности.
- Сепсис при инфицировании некротических тканей.
Пример:
Мужчина с атеросклерозом артерий нижних конечностей заметил потемнение пальцев ноги. Диагноз: гангрена, вызванная тромбозом бедренной артерии.
Прогноз:
Без немедленной хирургической помощи гангрена приводит к генерализованной инфекции и смерти.
Диагностика тромбоза
Тромбоз — это заболевание, требующее точной и своевременной диагностики, так как его последствия могут быть опасны для жизни. Для выявления тромбов, оценки их локализации, размеров и степени риска осложнений используется комплекс методов, включая инструментальные исследования и лабораторные анализы. Рассмотрим основные способы диагностики тромбоза с максимальной детализацией.
1.УЗИ с допплерографией (дуплексное сканирование)
Ультразвуковое исследование с допплерографией – это «золотой стандарт» диагностики венозного тромбоза, особенно глубоких вен нижних конечностей.
Принцип метода:
- УЗИ использует звуковые волны для создания изображения сосудов.
- Допплерографический режим позволяет оценить скорость и направление кровотока.
Что выявляет:
- Наличие тромба в венах.
- Степень перекрытия просвета сосуда.
- Характер кровотока вокруг тромба (замедленный или полностью отсутствующий).
- Состояние венозных клапанов (например, при хронической венозной недостаточности).
Преимущества:
- Неинвазивность.
- Безболезненность.
- Высокая точность (до 95%) при обследовании крупных вен.
Ограничения:
- Менее информативно для глубоких вен таза или верхних конечностей.
Пример:
Пациентка с отёком правой ноги и болью в икроножной мышце направлена на УЗИ. Исследование выявило тромб в подколенной вене, частично перекрывающий её просвет.
2.КТ или МРТ-ангиография
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) с ангиографией используются для диагностики тромбоза в крупных сосудах и органах. Эти методы особенно важны для выявления тромбоэмболии лёгочной артерии (ТЭЛА) и тромбоза вен таза.
Принцип КТ-ангиографии:
- Используется рентгеновское излучение.
- Контрастное вещество вводится в вену, что позволяет получить детальное изображение сосудов.
Принцип МРТ-ангиографии:
- Метод основан на магнитных полях и радиоволнах, что делает его более безопасным для пациентов с противопоказаниями к рентгену или контрасту.
Что выявляет:
- Наличие тромба в крупных сосудах.
- Размеры и локализацию тромба.
- Степень нарушения кровотока.
Когда применяется:
- Подозрение на ТЭЛА (массивный тромб в лёгочной артерии).
- Диагностика тромбов в области таза, где УЗИ менее эффективно.
- Оценка тромбов в артериях (например, мозговых, коронарных).
Преимущества:
- Высокая точность.
- Возможность оценки сосудов любого размера и локализации.
Пример:
Мужчина с одышкой и болью в груди прошёл КТ-ангиографию. Был выявлен тромб в главной ветви лёгочной артерии. Диагноз – массивная ТЭЛА.
3.Лабораторные анализы
Лабораторная диагностика тромбоза играет вспомогательную роль, особенно в начальных стадиях обследования или для оценки риска тромбообразования.
3.1.D-димер
D-димер – это продукт распада фибрина, который образуется при разрушении тромба. Его уровень в крови повышается при активных процессах тромбообразования.
Когда назначается:
- Для исключения тромбоза у пациентов с низкой клинической вероятностью (например, после перелёта или хирургической операции).
Показатели:
- Норма: менее 500 нг/мл.
- Повышение: свидетельствует о наличии тромбообразования.
Ограничения:
- Высокий уровень D-димера также наблюдается при других состояниях: воспалении, беременности, онкологии.
- Низкая специфичность требует подтверждения другими методами (например, УЗИ или КТ).
Пример:
Пациент с подозрением на тромбоз нижних конечностей сдал кровь на D-димер. Результат: 800 нг/мл. Дополнительное УЗИ подтвердило тромбоз глубоких вен.
3.2. Коагулограмма
Коагулограмма – это комплексное исследование свёртывающей системы крови.
Что включает:
- МНО (международное нормализованное отношение): оценка антикоагулянтной терапии.
- АЧТВ (активированное частичное тромбопластиновое время): показывает время свёртывания крови.
- Фибриноген: белок, участвующий в образовании тромба.
- Антитромбин III: белок, подавляющий избыточное свёртывание.
Зачем назначается:
- Для оценки предрасположенности к тромбозу.
- Контроль лечения антикоагулянтами (например, варфарином).
Пример:
У пациента с мерцательной аритмией проводился контроль коагулограммы на фоне приёма антикоагулянтов. МНО составило 2,5, что свидетельствует о правильной дозировке препарата.
Дополнительные методы диагностики
- Флебография
- Рентгеновское исследование с введением контрастного вещества в вены.
- Применяется для диагностики сложных случаев, например, тромбоза глубоких вен таза.
- ЭКГ и эхокардиография
- Используются при подозрении на тромбоэмболию лёгочной артерии для оценки работы сердца.
- Иммунологические исследования
- Анализ на антифосфолипидные антитела и генетические мутации (например, фактор V Лейдена).
Алгоритм диагностики тромбоза
- Клиническая оценка: выявление симптомов (отёки, боль, одышка).
- Лабораторное тестирование: анализ D-димера, коагулограмма.
- Инструментальная диагностика: УЗИ, КТ или МРТ-ангиография.
- Дополнительные исследования: флебография, генетические тесты.
Профилактика тромбоза
Профилактика тромбоза – это комплекс мер, направленных на снижение риска образования тромбов в кровеносных сосудах. Особенно важно соблюдать профилактические рекомендации людям из группы риска, так как своевременные действия позволяют предотвратить опасные осложнения, такие как тромбоэмболия лёгочной артерии (ТЭЛА), инсульты и инфаркты.
Основные профилактические меры
1.Поддержание физической активности Малоподвижный образ жизни – один из ключевых факторов риска тромбоза. Регулярная физическая активность помогает улучшить кровообращение, предотвращает застой крови в нижних конечностях и укрепляет сосудистую систему.
Рекомендации:
- Минимум 30 минут умеренных физических нагрузок в день (ходьба, плавание, йога).
- При сидячей работе каждые 1-2 часа вставать и делать разминку: сгибание-разгибание стоп, лёгкая ходьба.
- Упражнения для ног, такие как «перекаты» с пятки на носок, особенно полезны для улучшения венозного оттока.
Пример: Офисные сотрудники, которые делают 5-минутные перерывы для разминки каждые 2 часа, значительно снижают риск тромбоза глубоких вен.
2.Контроль массы тела Лишний вес повышает давление на сосуды, особенно на вены нижних конечностей, что способствует застою крови и развитию тромбоза. Кроме того, ожирение связано с системным воспалением, которое также увеличивает риск гиперкоагуляции (повышенной свёртываемости крови).
Рекомендации:
- Поддержание индекса массы тела (ИМТ) в пределах 18,5–24,9.
- Рациональное питание с преобладанием овощей, фруктов, продуктов, богатых клетчаткой и полиненасыщенными жирными кислотами.
- Снижение потребления насыщенных жиров, сахара и соли.
Пример: Снижение веса на 5–10% у людей с ожирением не только улучшает общее состояние, но и значительно уменьшает нагрузку на сосуды, снижая вероятность венозного тромбоза.
3.Употребление достаточного количества воды Обезвоживание делает кровь более вязкой, что увеличивает риск образования тромбов. Это особенно актуально при повышенных нагрузках, длительных поездках и перелётах.
Рекомендации:
- Употреблять не менее 1,5–2 литров воды в день.
- В жаркую погоду или при физической активности объём жидкости можно увеличить.
- Избегать чрезмерного употребления кофеина и алкоголя, так как они способствуют обезвоживанию.
Пример: Пассажиры дальнемагистральных перелётов, пьющие достаточное количество воды и избегающие алкогольных напитков, реже сталкиваются с симптомами тромбоза.
4.Ношение компрессионного трикотажа Компрессионный трикотаж улучшает венозный отток, предотвращает застой крови и снижает нагрузку на сосуды. Это особенно важно для людей с варикозным расширением вен, беременных женщин и тех, кто перенёс операции.
Рекомендации:
- Носить компрессионные чулки или гольфы при длительных поездках, перелётах или стоячей работе.
- Использовать компрессионный трикотаж с учётом степени компрессии (назначается врачом).
- Носить компрессионные изделия в послеоперационный период, чтобы снизить риск тромбоза.
Пример: Женщина после родов, используя компрессионный трикотаж, успешно избегает развития тромбоза глубоких вен, даже находясь в состоянии временной малоподвижности.
5.Регулярные медицинские обследования Своевременная диагностика позволяет выявить склонность к тромбообразованию на ранних стадиях и принять меры.
Рекомендации:
- Людям из группы риска проходить ультразвуковое дуплексное сканирование вен не реже одного раза в год.
- Сдавать анализы крови на показатели свёртываемости (D-димер, коагулограмма).
- Обращаться к врачу при первых симптомах (отёки, боли в ногах, покраснение кожи).
Пример: Мужчина с варикозной болезнью и ожирением, регулярно проходящий обследования, смог предотвратить развитие тромбоза благодаря своевременному началу антикоагулянтной терапии.
Особенности профилактики для групп риска
- 1.Беременные женщиныВо время беременности повышается уровень гормонов, увеличивающих свёртываемость крови, а растущая матка оказывает давление на сосуды малого таза.
- Использовать компрессионные чулки.
- Поддерживать умеренную физическую активность (например, плавание, ходьба).
- Регулярно консультироваться с врачом, особенно при наличии варикоза.
- 2.Пациенты после операцийПосле хирургических вмешательств, особенно ортопедических, риск тромбоза значительно возрастает.
- Назначение антикоагулянтов (гепарин, варфарин) под контролем врача.
- Ранняя активизация: вставание и ходьба как можно раньше после операции.
- Использование механических методов профилактики (пневматические компрессионные устройства).
- 3.Люди с варикозной болезньюВарикозное расширение вен увеличивает риск венозного тромбоза из-за застоя крови.
- Постоянное ношение компрессионного трикотажа.
- Приём венотоников для укрепления сосудов.
- Избегание длительного стояния или сидения.
Роль лекарственной профилактики
Для пациентов с высоким риском тромбоза может быть рекомендована медикаментозная профилактика:
- Антикоагулянты: препараты, снижающие свёртываемость крови (гепарин, эноксапарин, варфарин, новые оральные антикоагулянты).
- Антиагреганты: препараты, предотвращающие склеивание тромбоцитов (аспирин).
Пример: Пациент с мерцательной аритмией принимает варфарин, что значительно снижает риск инсульта, вызванного тромбозом.
Современные технологии в диагностике и лечении тромбоза: с примерами и подробностями
Современная медицина активно внедряет инновационные подходы в диагностике и лечении тромбоза. Эти технологии позволяют быстрее и точнее обнаруживать тромбы, предсказывать риски тромбообразования и эффективно лечить даже сложные случаи. Рассмотрим подробнее каждый из методов, включая реальные примеры их применения.
1.Искусственный интеллект (ИИ) в диагностике тромбоза
Искусственный интеллект уже стал важным инструментом в современной медицине, включая диагностику тромбоза. Технологии ИИ используют алгоритмы машинного обучения для анализа медицинских данных, таких как изображения с КТ, МРТ или ультразвука.
Как это работает:
- ИИ обучается на тысячах или миллионах изображений, чтобы распознавать патологии, включая тромбы.
- Алгоритмы анализируют анатомические особенности сосудов и выявляют малейшие отклонения, которые могут быть незаметны для врача.
- Технологии ИИ позволяют прогнозировать риск тромбообразования на основе комплексного анализа данных пациента: возраста, пола, наследственных факторов, лабораторных показателей и образа жизни.
Примеры применения:
- Программное обеспечение Aidoc:
Используется в диагностике тромбоэмболии лёгочной артерии (ТЭЛА) на основе данных компьютерной томографии (КТ). Алгоритм автоматически анализирует КТ-сканы, отмечает области с подозрением на тромбы и отправляет результаты радиологу. Это помогает сократить время постановки диагноза при острой ТЭЛА, что критически важно для спасения жизни.
Реальный случай:В одной из больниц США использование Aidoc позволило снизить время постановки диагноза ТЭЛА с 1 часа до 15 минут, что улучшило выживаемость пациентов.
- Программное обеспечение Zebra Medical Vision:
Данная платформа помогает обнаруживать тромбы в мозговых сосудах, предсказывая риск ишемического инсульта.
Пример:Пациент с бессимптомным стенозом сонной артерии прошёл сканирование с анализом Zebra AI. Алгоритм выявил высокий риск инсульта, что позволило провести превентивное стентирование и предотвратить развитие заболевания.
Преимущества ИИ:
- Ускоряет диагностику (особенно в экстренных случаях).
- Снижает вероятность ошибок, связанных с человеческим фактором.
- Повышает доступность диагностики в регионах, где не хватает узкопрофильных специалистов.
2.Разработка новых антикоагулянтов
Антикоагулянты остаются основой профилактики и лечения тромбоза, но их применение часто связано с риском кровотечений и необходимостью регулярного контроля. Современные разработки направлены на создание препаратов, которые сохраняют эффективность, но обладают меньшими побочными эффектами.
Примеры новых антикоагулянтов:
- Прямые оральные антикоагулянты (ПОАК):
Препараты нового поколения:
ПОАК, такие как ривароксабан, апиксабан и дабигатран, относятся к современным антикоагулянтам, которые активно используются для лечения и профилактики тромбоза
Механизм действия:
- Ривароксабан и апиксабан являются ингибиторами фактора Ха – фермента, играющего ключевую роль в процессе образования тромба.
- Дабигатран – ингибитор тромбина, предотвращающий преобразование фибриногена в фибрин, из которого формируется тромб.
Показания:
ПОАК применяются для профилактики и лечения:
- Тромбоза глубоких вен и тромбоэмболии лёгочной артерии (ТЭЛА).
- Инсульта и системных эмболий у пациентов с неклапанной формой мерцательной аритмии.
- Тромбообразования после крупных ортопедических операций (эндопротезирования тазобедренного или коленного сустава).
Преимущества ПОАК перед традиционными антикоагулянтами (например, варфарином):
- Не требуют регулярного мониторинга INR (международного нормализованного отношения).Для пациентов, принимающих варфарин, регулярный контроль уровня свёртываемости крови обязателен, что ограничивает удобство терапии. ПОАК не требуют такого мониторинга благодаря их предсказуемому эффекту.
- Меньше взаимодействий с пищей и лекарствами.Варфарин имеет множество взаимодействий, что усложняет контроль. ПОАК в этом плане более безопасны и просты.
- Меньший риск внутримозговых кровотечений.Исследования показывают, что ПОАК имеют более низкий риск развития тяжёлых кровотечений, особенно в головном мозге, по сравнению с варфарином.
- Удобство применения.ПОАК принимаются фиксированной дозой (один или два раза в день), без необходимости изменения дозировки на основании лабораторных показателей.
Ограничения и побочные эффекты ПОАК: Несмотря на свои преимущества, ПОАК имеют ограничения:
- Риск кровотечений: хотя он ниже, чем при использовании варфарина, риск кровопотерь сохраняется, особенно у пациентов с почечной недостаточностью или нарушением функций печени.
- Отсутствие антидотов для некоторых препаратов: хотя для дабигатрана существует антидот (идаруцизумаб), препараты, ингибирующие фактор Ха, получили антидот (андексанет альфа) лишь недавно, и он пока доступен не во всех странах.
- Антикоагулянты с управляемым действием:В стадии разработки находятся препараты, эффект которых можно быстро «отключить» перед операцией или при развитии кровотечения.
Пример: Разработан антидот для дабигатрана – идаруцизумаб. Это вещество нейтрализует действие препарата за несколько минут, что важно в экстренных ситуациях.
Преимущества новых антикоагулянтов:
- Не требуют частого мониторинга.
- Обладают меньшим риском кровотечений.
- Подходят для долгосрочной профилактики.
3.Лазерные и эндоваскулярные методы лечения
Минимально инвазивные хирургические методы становятся всё более популярными в лечении тромбоза благодаря их высокой эффективности и безопасности.
3.1.Лазерная терапия
Лазер применяется для лечения поверхностного тромбоза и варикозной болезни, которые повышают риск тромбообразования.
Как это работает:
- Тонкий катетер с лазером вводится в поражённую вену.
- Лазерный луч нагревает стенки сосуда, что вызывает их «склеивание» и закрытие.
Пример:
Пациент с тромбофлебитом поверхностной вены прошёл лазерное лечение. Процедура заняла 30 минут, и уже через сутки пациент вернулся к обычной активности.
Преимущества лазера:
- Минимальная травматичность.
- Нет необходимости в госпитализации.
- Короткий период реабилитации.
3.2.Эндоваскулярная тромбоэкстракция
Этот метод используется для удаления тромбов в крупных венах и артериях с помощью катетеров.
Как это работает:
- Под контролем УЗИ или ангиографии в сосуд вводится катетер.
- Специальные устройства захватывают и удаляют тромб, восстанавливая кровоток.
Пример:
У пациента с тромбоэмболией лёгочной артерии (ТЭЛА) была проведена экстренная тромбоэкстракция. После процедуры кровоснабжение лёгких восстановилось, и состояние пациента стабилизировалось.
Преимущества:
- Быстрое устранение тромба.
- Подходит для пациентов, которым противопоказаны тромболитические препараты.
3.3.Тромболизис под контролем катетера
Комбинация медикаментозного и механического подходов. Лекарство вводится через катетер прямо в тромб, что ускоряет его растворение.
Пример:
Пациент с тромбозом подвздошной вены получил катетерный тромболизис. Тромб растворился за несколько часов, и кровоток был полностью восстановлен.
4.Перспективы развития
Будущее лечения и диагностики тромбоза связано с ещё более точными и индивидуализированными подходами:
- Нанотехнологии: разработка наночастиц, которые доставляют лекарства непосредственно к тромбу, минимизируя побочные эффекты.
- 3D-печать: создание индивидуальных сосудистых протезов.
- Генная терапия: коррекция генов, связанных с тромбообразованием.
Заключение
Тромбоз – это серьёзное и потенциально опасное заболевание, которое требует комплексного подхода к диагностике, лечению и профилактике. Разнообразие форм тромбоза, от поражения глубоких вен до тромбоэмболии лёгочной артерии, делает его одним из ключевых вызовов современной медицины.
Благодаря развитию технологий, диагностика тромбоза стала точнее и быстрее. Применение ультразвуковых методов, ангиографии и лабораторных тестов позволяет своевременно выявлять заболевание даже на ранних стадиях. Внедрение искусственного интеллекта открывает новые горизонты в анализе медицинских данных, ускоряя диагностику и минимизируя вероятность ошибок.
Современные подходы к лечению тромбоза также делают значительные шаги вперёд. Новые антикоагулянты с меньшими побочными эффектами, лазерные и эндоваскулярные методы лечения, а также тромболизис под контролем катетеров предоставляют пациентам более безопасные и эффективные способы борьбы с заболеванием. Эти методы не только спасают жизни, но и улучшают качество жизни пациентов.
Профилактика остаётся важнейшим направлением в борьбе с тромбозом. Регулярная физическая активность, контроль массы тела, использование компрессионного трикотажа и своевременные медицинские обследования позволяют значительно снизить риск тромбообразования, особенно у людей из группы риска.
Инновации, такие как нанотехнологии, генная терапия и индивидуализированный подход к лечению, обещают ещё больше повысить эффективность управления тромбозом в ближайшем будущем.
Тромбоз – это заболевание, которое можно успешно контролировать и лечить при условии своевременного обращения к врачу и выполнения всех медицинских рекомендаций. Современная медицина предоставляет все необходимые инструменты, чтобы минимизировать риски и защитить здоровье каждого пациента.